Главная /
Работы Рябова М. А. / Клинический случай. Ксантогранулематозный пиелонефрит.
Клинический случай. Ксантогранулематозный пиелонефрит.
Клинический случай. Ксантогранулематозный пиелонефрит.
д.м.н. А.А. Крапивин, к.м.н. И.А. Ласский, М.А. Рябов, к.м.н. Е.В. Федотов
Урологическое отделение (зав. отд. к.м.н. И.А. Ласский)
ГБУЗ ДЗ г. Москвы Городская клиническая больница № 20, г. Москва (глав. вр. д.м.н. А.А. Крапивин)
д.м.н. А.А. Крапивин, к.м.н. И.А. Ласский, М.А. Рябов, к.м.н. Е.В. Федотов
Урологическое отделение (зав. отд. к.м.н. И.А. Ласский)
ГБУЗ ДЗ г. Москвы Городская клиническая больница № 20, г. Москва (глав. вр. д.м.н. А.А. Крапивин)
Введение.
Ксантогранулематозный пиелонефрит (КП) - это агрессивная форма интерстициального нефрита, включающая гнойно-деструктивный и пролиферативный процессы в почке с образованием гранулематозной ткани. Заболевание впервые описано R. Schlagenhaufer в 1916 г. и к настоящему времени в мировой литературе насчитывается чуть более 1500 наблюдений.
КП составляет 1% всей инфекционно-воспалительной патологии почек [3]. Заболеванию подвержены все категории пациентов, независимо от пола и возраста, в том числе дети. Но наиболее часто КП встречается у женщин среднего возраста, в анамнезе которых есть указания на рецидивирующие инфекции или длительную обструкцию мочевых путей.
Выделяют две формы КП: диффузная (85%) и фокальная (15%). Трудности диагностики КП обусловлены тем, что он часто протекает под «маской» почечно-клеточного рака, перинефрального абсцесса, калькулезного пиелонефрита, карбункула почки, малакоплакии, лейомисаркомы или туберкулеза [1]. Типичные симптомы включают боль в боку, лихорадку, недомогание, потерю аппетита и похудание. При осмотре нередко можно пропальпировать объемное образование в проекции почки [3]. В анализах крови обычно выявляют лейкоцитоз или анемию. В посеве мочи наиболее часто встречаются E.coli и Proteus mirabilis. При УЗИ, как правило, выявляются увеличение почки, расширение чашечек и лоханки, камни и гиподенсивные участки с очагами деструкции [3,4]. Классическая триада при внутривенной урографии диффузной формы КП состоит из снижения или отсутствия функции почки, коралловидного нефролитиаза и диффузного увеличения почки. КТ является наиболее информативным методом диагностики КП и позволяет, помимо прочего, выявить и оценить распространение процесса на соседние органы [3,4].
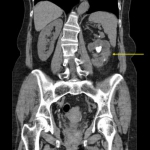
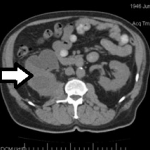
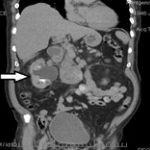
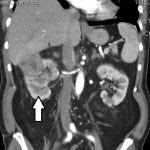
Массивное мягко-тканное образование в правой поясничной области, контуры m. psoas четко не визуализируются, размытые границы паранефрия, дислоцированные петли кишечника (ВВУ).
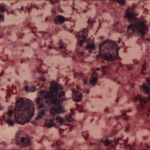
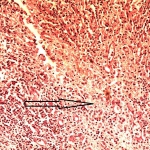
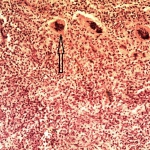
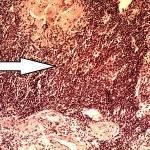
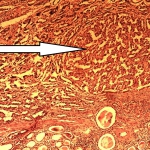
Окончательный диагноз КП основывается на данных гистологического исследования (после нефрэктомии): гранулематозный воспалительный инфильтрат, состоящий из нейтрофилов, лимфоцитов, плазменных клеток, лимфоцитов, ксантомных гистиоцитов и многоядерных гигантских клеток с замещением почечной паренхимы липидами, которые именуются ксантомными или "пенистыми" клетками.
Тактика лечения зависит от состояния больного и может быть как консервативной, так и хирургической.
Описание клинического наблюдения.
Мужчина 66 лет поступил в урологическое отделение ГКБ № 20 03.12.2012 г. в плановом порядке с диагнозом «Опухоль правой почки» для оперативного лечения. Из анамнеза известно, что больного в течение длительного времени беспокоили периодические боли в правом боку. При стационарном обследовании в одной из Московских городских больниц при УЗИ выявлено объемное образование и камень правой почки, а также множественные кисты с обеих сторон. При МСКТ с контрастированием получена следующая картина:
в верхнем сегменте правой почки выявляется образование размерами 88 мм х 67 мм, неравномерно накапливающее контрастное вещество, неоднородной структуры с наличием гиподенсивных зон, не накапливающих контрастное вещество, значительно деформирующее верхний контур почки с распространением в клетчатку без границы с прилежащими отделами печени (6-й сегмент). Также образование распространяется в средний сегмент почки по заднему и медиальному контуры без границы на протяжении около 30 мм с правой поясничной мышцей с накоплением контраста в данной зоне. Почка не резко ротирована кпереди, смещена вверх. Почечная ножка дифференцируется. Дефектов контрастирования сосудов нет. В правой почке определяются множественны кисты до 60 мм, вдающиеся в синус почки с деформацией лоханки, мелкий конкремент 4 мм. Парааортально и паракавально справа на уровне почечной ножке определяются лимфатические узлы до 13 мм. В левой почке множественные кисты.
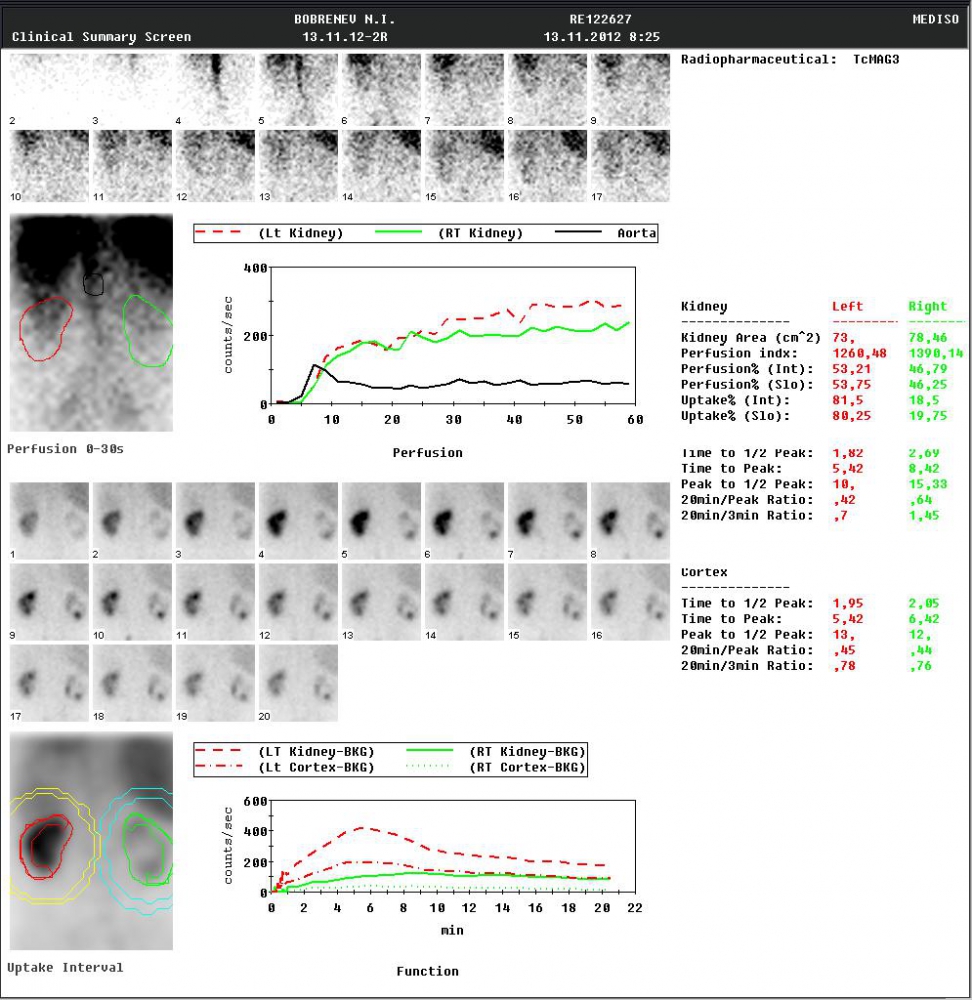 При динамической нефросцинтиграфии выявлено нарушение секреторной и выделительной функций правой почки средней степени выраженности за счет паренхиматозного компонента и задержки в чашечно-лоханочном комплексе (рис.8).
При динамической нефросцинтиграфии выявлено нарушение секреторной и выделительной функций правой почки средней степени выраженности за счет паренхиматозного компонента и задержки в чашечно-лоханочном комплексе (рис.8). При поступлении состояние удовлетворительное. Лихорадки, интоксикации нет. Живот мягкий, умеренно болезненный в правых отделах. Симптом поколачивания отрицательный с обеих сторон, пальпация почек безболезненна, нижний край правой почки незначительно смещен вниз. В анализах крови умеренные анемия, гипопротеинемия и азотемия. В анализе мочи – незначительная протеинемия.
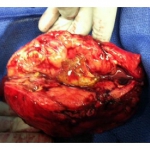
06.12.2012 в плановом порядке выполнена нефрэктомия справа. При ревизии выявлены отек и повышенная кровоточивость паранефральной клетчатки, увеличение в размерах правой почки, которая верхним полюсом интимно спаяна с печенью. В этой же области пальпируется плотный инфильтрат. При разъединении верхнего полюса почки и печени вскрыт абсцесс, выделено около 50 густого, сливкообразного гноя. С техническими сложностями, обусловленными выраженным паранефритом, выполнены нефрэктомия справа, а также парааортальная и паракавальная лимфодиссекция. На разрезе верхняя половина почки представлена округлым объемным образованием диаметром 7 см, желтого цвета с участками распада и гнойными полостями.
Послеоперационный период протекал без особенностей, больной выписан на 12-е сутки. В посеве отделяемого из почки выявлена P. aeruginosa
Гистологическое исследование: ткань почки с морфологической картиной хронического активного пиелонефрита, ростом темноклеточной аденомы в одном из участков. Фрагменты ткани с морфологической картиной гранулематозного воспаления с большим количество ксантомных клеток, участками абсцедирования, разрастанием фиброзно-жировой ткани, гигантскими многоядерными клетками. Фрагменты мочеточника с морфологической картиной хронического активного воспаления.
Заключение: хронический подострый ксантоматозный пиелонефрит с развитием хронических абсцессов почки и паранефрия, формированием воспалительной псевдоопухоли. Папиллярная темноклеточная аденома почки.
Обсуждение.
Таким образом, данный клинический пример отчетливо демонстрирует все сложности диагностики КП, который зачастую протекает под маской весьма разнообразных заболеваний, в частности опухоли почки T4N1Mx с распадом и абсцедированием. У пациента в предоперационном периоде не было отмечено каких-либо специфических признаков, четко указывающих на формирование КП. Это обусловлено тем, что классическая клинико-рентгенологическая картина выявляется, к сожалению, достаточно редко. При этом, во время не диагностированное заболевание может иметь фатальные последствия для пациента. В связи с этим, врачам (и не только урологам) необходимо быть настороженными в отношении возможного развития КП, особенно у пациентов с длительной обструкцией мочевыводящих путей и хроническим пиелонефритом на фоне сахарного диабета. Также необходим тесный междисциплинарный контакт, особенно между клиницистами и рентгенологами, что поможет своевременному выявлению и лечению этой сложной и редкой патологии.
Список литературы
- Аляев Ю.Г., Григорян В.А., Локшин К.Л., Григорьев Н.А., Султанова Е.А. «Острый и ксантогранулематозный пиелонефрит». 2002 г.
- Hakeem L, Bhattacharyya D, Lafong C, Janjua K, Serhan J, Campbell I. «Diversity and complexity of urinary tract infection in diabetes mellitus». Br J Diabetes Vasc is. 2009; 9: 119–25.
- Huang JJ, Tseng CC. «Emphesematous pyelonephritis: Clinico-radiological classification, management, prognosis, and pathogenesis». Arch Intern Med. 2000; 160: 797–805.
- Li L, Parwani AV. «Xanthogranulomatous pyelonephritis». Arch Pathol Lab Med.2011;135:671–4.
- Loffroy R, Guiu B, Watfa J, Michel F, Cercueil JP, Krausé D. «Xanthogranulomatous pyelonephritis in adults: Clinical and radiological findings in diffuse and focal forms». Clin Radiol. 2007;62:884–90.
- Fowler JE, Jr, Perkins T. «Presentation, diagnosis and treatment of renal abscesses» 1972-1988. J Urol. 1994;151:847–51.
- Coelho RF, Schneider-Monteiro ED, Mesquita JL, Mazzucchi E, Marmo Lucon A, Srougi M. «Renal and perinephric abscesses: Analysis of 65 consecutive cases». World J Surg.2007;31:431–6.
- Griffin MD, Bergstalhn EJ, Larson TS. «Renal papillary necrosis: A sixteen year clinical experience». J Am Soc Nephrol. 1995;6:248–56.
- Eid YM, Salam MM. «Diabetic ketoacidosis presenting with emphysematous pyelonephritis». J Diabetes Complications. 2010;24:214–6.
- Pontin AR, Barnes RD. «Current management of emphysematous pyelonephritis». Nat Rev Urol. 2009;6:272–9.
- Kirpekar M, Cooke KS, Abiri MM, Lipset RE. «US case of the day». Radiographics.
Рассказать друзьям: